膝の痛みがあると、歩く動作・仕事・スポーツなどが困難になり、日常生活に支障が出やすい症状です。
膝の痛みに悩まされている方も多いと思います。
膝の痛みには、関節の痛み・靱帯の痛み・腱の痛みなどさまざまな原因があります。
井出整形外科クリニックでは、身体所見、レントゲン、超音波(エコー)、連携機関でMRIやCT撮影を行い、痛みの原因を正確に診断するように努めています。
靱帯などの軟部組織が痛みの原因の場合、レントゲン検査では異常がないこともあり、そのような場合にはエコー検査が有用です。
当院では、エコーを用いて靱帯を含めた軟部組織の評価を積極的に行っています。
日常生活動作が原因であった場合、普段の生活やスポーツ動作の見直し、薬の服用に関するアドバイスで、症状改善に繋げます。
リハビリも併用するとより効果的です。
痛みが強い方には、エコーを用いて安全・的確にブロック注射(関節内注射や腱鞘内注射など)も行っております。
膝に痛みが現れる代表的な病気の症状、原因、治療方法などを紹介します。
「膝に痛みがある」「膝が曲がりづらい・引っかかる感じがする」「思い当たる症状がある」という方は、当院にお気軽にご相談ください。
病気やけがからの回復、そして発症予防に努め、健康で快適な生活のお手伝いをいたします。
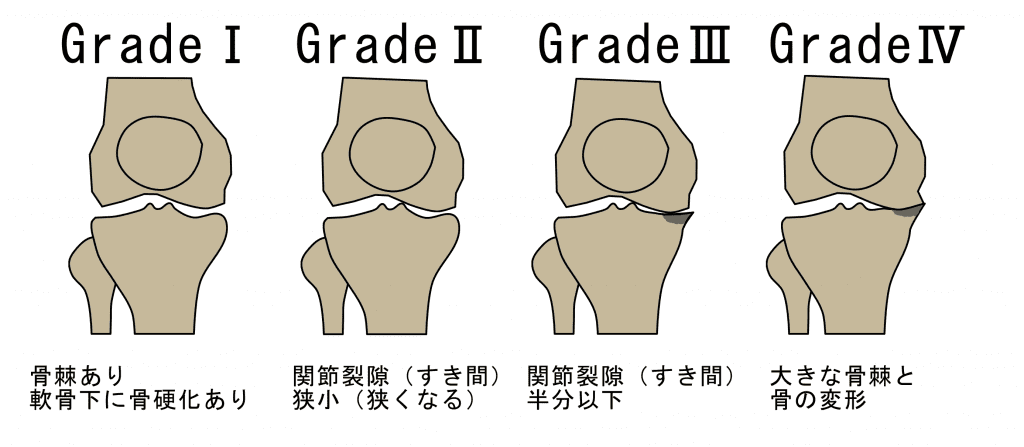
1. 変形性膝関節症
歩行、階段の上り下りで膝の痛みを感じます。
女性に多く、ご高齢になるほど発症しやすくなります。
膝に水がたまることもあります。
進行すると正座や階段の昇降が困難となり、安静にしている時にも痛みがとれず、外見上も変形が目立ちます。
膝が伸びきらない(関節拘縮)が起こると歩行が困難になります。
原因・病態
老化による関節軟骨の摩耗が原因です。
以前の骨折、靱帯や半月板損傷などの外傷後の後遺症として発症することがあります。
治療
日常生活での注意点として
・ふとももの前の筋肉(大腿四頭筋)を鍛える。
・正座をさける。
・減量する。
・膝をクーラーなどで冷やさず、温めて血行を良くする。
・和式トイレではなく洋式トイレを使用する
などがあります。
症状が軽い場合は痛み止めの服薬治療や外用薬を使ったり、リハビリを行います。
大腿四頭筋筋力強化訓練や、リハビリも行います。
痛みが残る場合には、ヒアルロン酸の関節内注射なども行うことがあります。
O脚がある方には、足底板(装具)治療も行います。
このような治療でも痛みが残り日常生活に支障がある方は、手術治療も検討します。
手術治療には、高位脛骨骨切り術(骨を切って変形を矯正する)、人工膝関節置換術などがあります。
そのような場合には連携機関である高次医療機関にご紹介させていただきます。
2. 大腿骨内顆骨壊死
60歳以上の女性に多く発症する膝の病気です。
歩いているときに急激に痛みが出ることが多いです。
特に発症時は激痛であることがあります。
原因
大腿骨顆部(膝関節の大腿骨側)の骨髄(こつずい)の血流が障害されてしまい、骨が壊死してしまいます。
ステロイド使用が原因となることがあります。
明らかな原因がなく発症する場合もあり特発性(とくはつせい)と呼ばれます。
特発性の大腿骨顆部壊死は、60歳以上の女性に多く発生する特徴があります。
高齢で骨が弱くなっているところに力が加わり、軽微な骨折がおこっていることが原因とも考えられています。
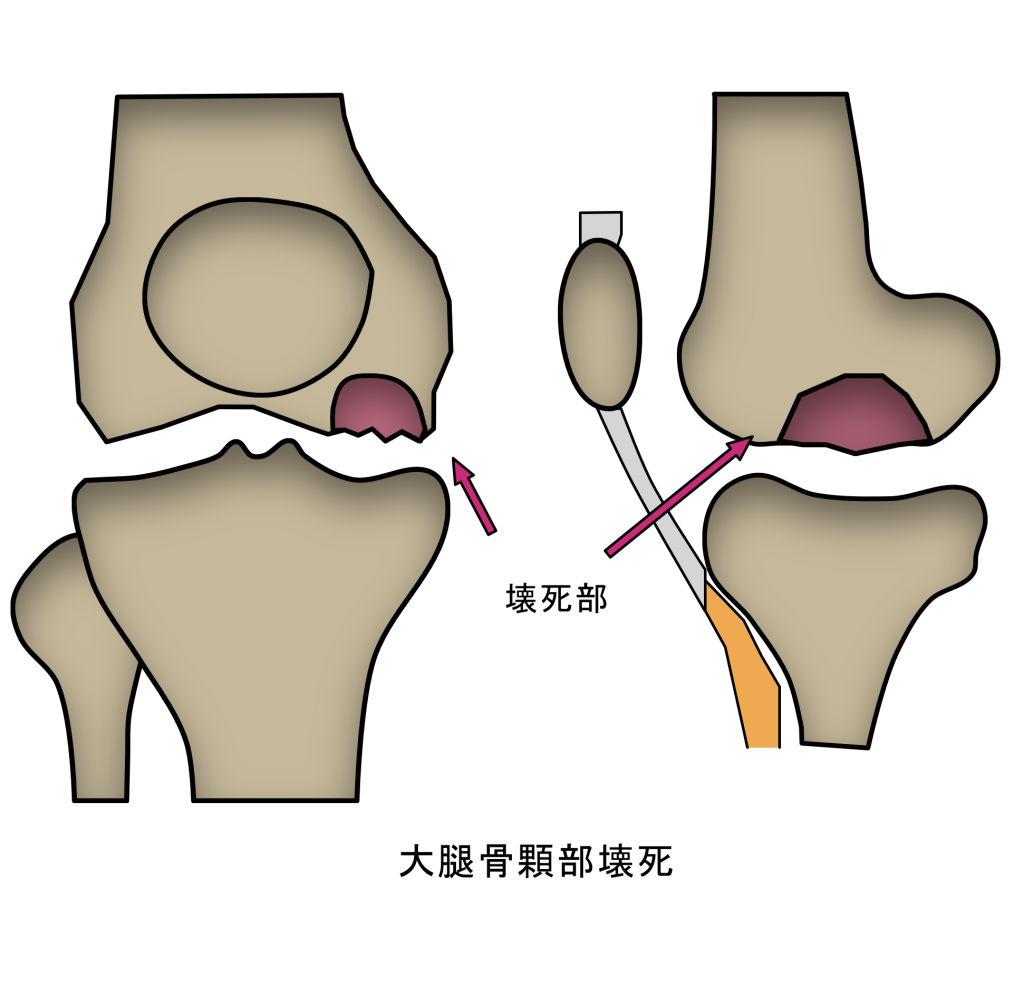
初期の段階ではレントゲンで異常が見つからないことがあります。
早期の発見にはMRI検査が有用です。
井出整形外科クリニックでは、安静時の痛みがある・痛み方が強い方には、連携機関でMRIを撮影していただき、早期の発見、進行の予防に努めています。
治療
壊死の大きさ、患者さんの症状、年齢などを総合的に判断して治療を選択します。
壊死範囲が小さい例では自然に痛みが軽快することもあり、保存療法を行っています。
保存療法には以下の方法があります。
・消炎鎮痛剤の服薬治療や関節内注射
・リハビリテーション治療
・足底板(装具)を用いる方法 膝関節への力のかかり方を調整します。
以上の方法で治療を行います。
病状が進行し壊死した部分が大きくなり痛みが強くなってしまった場合には手術治療が必要になることがあります。
手術治療としては、高位脛骨骨切り術(骨を切って変形を矯正する)、人工膝関節置換術などがあります。
そのような場合には連携機関である高次医療機関にご紹介させていただきます。
3. 半月板損傷
半月板は膝関節にあり、大腿骨と脛骨の間にあるクッションの役目を果たしています。
半月板が損傷されると、膝の曲げ伸ばしの際に痛みやひっかかりを感じたりします。
病状が悪化すると、急に膝が動かなくなるロッキングという状態になり、歩くことが困難となります。
原因・病態
スポーツなどの怪我から生じることが多いです。
加齢により傷つきやすくなっている半月に微妙な外力が加わって損傷する場合もあります。
スポーツなどで、体重が加わった状態で膝をひねることによって半月板が損傷されます。前十字靱帯損傷などに合併して起こることもあります。
半月板は加齢に伴い変性します。40歳以上では軽い怪我でも半月板損傷が起こりやすくなります。
また、発育期に半月板の形態異常(円板状半月板など)があると、半月板がはさみこまれやすくなり、損傷を起こしやすくなります。
半月板はレントゲンではうつらないので、半月板損傷が疑われた場合にはMRI検査が必要になります。
井出整形外科クリニックでは、半月板損傷が疑われる場合には連携機関でMRI検査を行い早期発見に努めています。
治療
リハビリや消炎鎮痛剤の内服治療を行います。
ロッキングして膝が動かせない場合には、関節内ブロック注射を行い痛みをとった状態で、ロッキングを解除します。
上記治療に加え、スポーツ動作を改善することで再発を予防します。
症状が改善しない場合には手術を行います。
主に関節鏡を用いた切除術(損傷部分を切り取る)と縫合術(損傷部分を縫い合わせる)が行われます。
そのような場合には連携機関である高次医療機関にご紹介させていただきます。
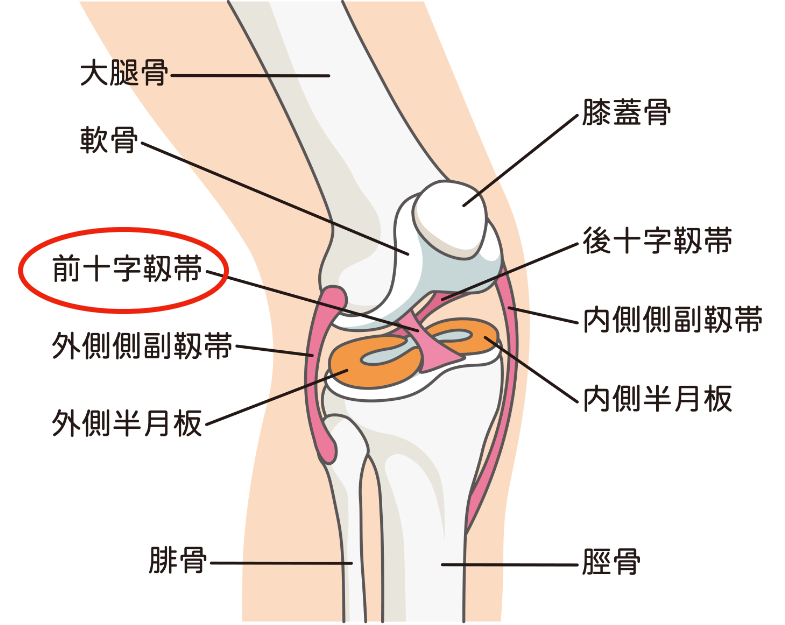
4. 前十字靱帯損傷
スポーツや交通事故などで膝をひねった時に膝に痛みが生じます。ジャンプ後の着地、急激な方向転換・ストップ動作、相手との衝突などによって損傷が起こります。断裂音を感じたり、激しい痛みを伴ったりします。
膝の関節の中に出血が起こることにより(関節内血腫)膝が腫れます。
原因・病態
前十字靱帯は、膝関節の中で大腿骨(だいたいこつ)と脛骨(けいこつ)をつないでいる強力な靭帯です。
脛骨が前へ移動しない様に制御する機能と、捻りを制御する機能を果たしています。
靱帯が断裂することで、膝が不安定になります。特に徒手検査で、脛骨を前方へ引き出すような力を加えると不安定性が顕著になります。
不安定になった膝が原因で、歩行中に膝がくずれるように感じることがあります。
治療
急性期には痛みが強いため、消炎鎮痛剤の内服治療・装具療法を行い、炎症の鎮静化をはかります。
痛みが落ち着いてきた段階で、膝がかたくならないようにリハビリを行います。
靱帯損傷により膝の不安定さが残ってしまうと関節軟骨の摩耗が進行したり、半月板損傷を続発したりする可能性があるため、基本的には手術治療が推奨されています。
一般的には関節鏡手術で、靱帯再建術を行います。
そのような場合には連携機関である高次医療機関にご紹介させていただきます。
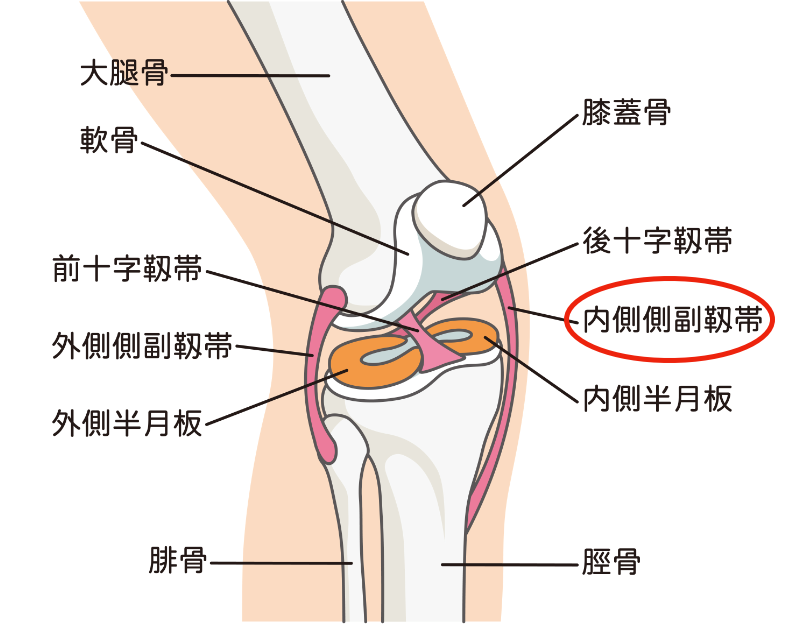
5. 膝関節内側側副靱帯損傷
スポーツや事故などで膝をひねった際に、膝の内側の痛みが出ます。
ラグビー・アメリカンフットボール・サッカー・バスケットボールなどのコンタクトスポーツで起こりやすい外傷です。
膝の外側から内側への外力(タックルなど)により内側側副靱帯が強制的にのばされ、重度の場合には断裂していまいます。
原因・病態
膝内側側副靱帯は、膝靱帯損傷のうちで最も頻度が高い靱帯損傷です。膝の内側にある靱帯が引き伸ばされて起こります。
膝の捻挫として取り扱われることが多いのが実際です。
内側側副靱帯損傷単独で起こることが多いですが、前十字靱帯や半月板損傷を合併することもあります。

治療
初期にはシーネや装具などの外固定を行います。外固定で治癒することが多いですが、初期にしっかりとした治療ができなかった場合、靱帯の修復が不完全となり膝が不安定となってしまうことがあります。
膝が不安定となると、半月板損傷などの合併症を誘発するので、初期の適切な治療が重要です。
靱帯断裂が高度で、膝の不安定性が明らかな場合や前十字靱帯や半月板の合併損傷がある場合には、手術治療が必要になることがあります。(靱帯縫合)そのような場合には連携機関である高次医療機関にご紹介させていただきます。
6. 鵞足炎
膝の内側下方に痛みが出ます。
膝の屈曲や股関節の内転動作が繰り返されることよって慢性的な痛みが生じます。
スポーツ選手に生じやすいですが、スポーツをしていなくても打撲などをきっかけに発症することもあります。
原因・病態
「鵞足(がそく)」とは、膝の内側下側の脛骨(けいこつ)の周囲呼ばれるひざの内側下方の脛骨の周囲に位置しており、縫工筋、半腱様筋、薄筋と呼ばれる筋肉の腱が脛骨に停止する部分です。
鵞足炎とは、この部分に炎症が起こる状態です。
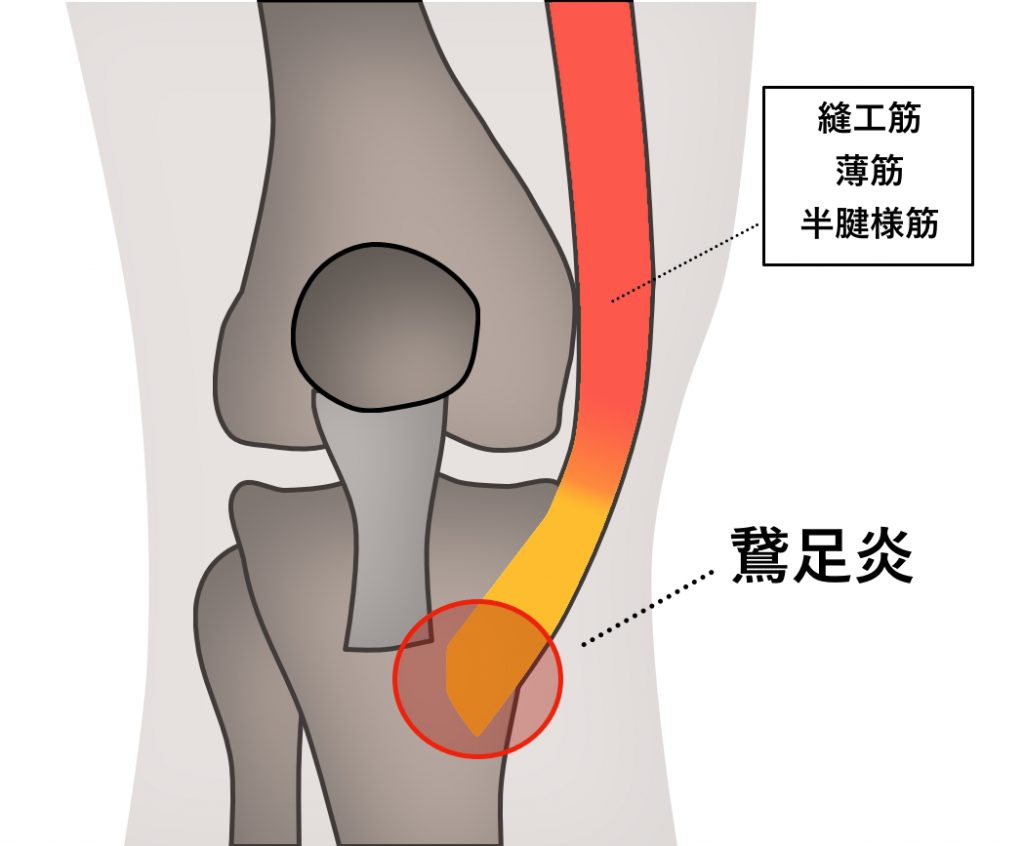
鵞足炎では太ももの筋肉が硬くなることで症状が悪化しているケースが多いです。
ストレッチで大腿後面の緊張を弱めることが重要です。
炎症が強い時期にストレッチを過度に行うと、かえって症状が増悪することがありますので、十分な局所の安静とともにアイシングや消炎鎮痛剤の投与などを併用します。
改善しない場合は、滑液包に少量のステロイド注射も行われます。
注射治療で症状が改善することが多いですが、再発する可能性はあるので注意が必要です。
主にご紹介させて
いただく高次医療機関
・聖隷横浜病院
・横浜市立大学附属病院市民総合医療センター
・横浜市立大学附属病院
・横浜市立市民病院
・横浜市立みなと赤十字病院
・けいゆう病院
・横浜中央病院
・横浜掖済会病院

